CIRCUIT DU MÉDICAMENT (3/3) : VOTRE GUIDE POUR LE SÉCURISER EN ÉTABLISSEMENT DE SANTÉ OU MÉDICO-SOCIAL
Cet article est le troisième et dernier de notre série consacrée au circuit du médicament.
Pour consulter nos autres publications portant sur cette thématique, rendez-vous ici :
La sécurisation du circuit du médicament s’inscrit de plus en plus dans la démarche d’amélioration continue des soins voulue par la Haute Autorité de Santé (HAS). Mais, nous l’avons vu, les professionnels des secteurs sanitaire et médico-social se heurtent à des contraintes parfois fortes : freins structurels, complexités opérationnelles et risques d’erreurs graves.
La nécessité de structurer et de sécuriser le circuit du médicament est donc rapidement apparue. Le législateur et la Haute Autorité de Santé s’attachent à fournir le cadre et les outils pour accompagner les responsables qualité et les soignants.
Cette démarche progressive n’englobe pas encore tous les questionnements liés au circuit du médicament ; toutefois, des informations et guides précieux méritent qu’on s’y attarde.
Quelles sont les recommandations applicables à la sécurisation du circuit du médicament et comment les mettre en oeuvre ?
C’est ce que nous allons aborder, en trois temps :
1. Les 4 étapes du circuit du médicament ;
2. Les actions de la Haute Autorité de Santé ;
3. Les structures d’appui dédiées aux soignants et responsables qualité.
4. En bonus : nos conseils pour sécuriser votre circuit du médicament
5. Assurez une maîtrise complète de la sécurité du circuit du médicament avec le logiciel AGEVAL
LES 4 PHASES DU CIRCUIT DU MÉDICAMENT
Le circuit du médicament comprend 4 étapes incontournables détaillées dans l’arrêté du 6 avril 2011 qui sont nécessaires pour en assurer la qualité :
- ✓ la prescription ;
- ✓ la dispensation ;
- ✓ l’administration ;
- ✓ le suivi et la réévaluation.
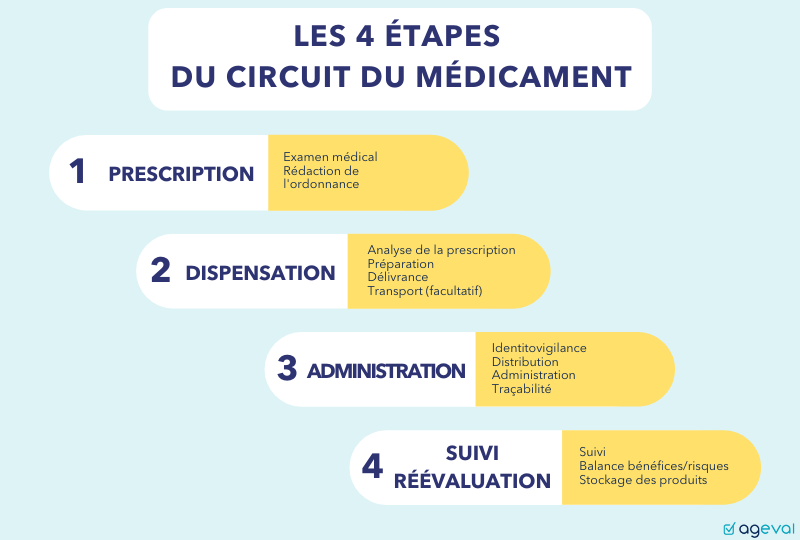
1. LA PRESCRIPTION :
Il s’agit de l’acte par lequel un médecin ou un professionnel de santé habilité indique à son patient les traitements qu’il doit suivre pour se soigner.
Après une phase d’examen et/ou interrogation du patient, le prescripteur effectue un diagnostic et inscrit sur ordonnance les médicaments, dispositifs médicaux ou actes de soins qu’il juge les plus adaptés.
La prescription est rédigée sur un support écrit, l’ordonnance, qui doit clairement et sans ambiguïté préciser tous les renseignements nécessaires au bon déroulement du traitement : nom des médicaments, posologie, conditions de délivrance et de renouvellement, etc…
La prescription est essentielle car elle constitue le point de départ du circuit du médicament et de l’ensemble des processus qui le constituent.
2. LA DISPENSATION:
Acte placé sous la responsabilité directe du pharmacien, la dispensation est définie dans le code de la santé publique (article R. 4235-48) comme l’acte pharmaceutique associant à la délivrance des médicaments :
- ✓ l’analyse pharmaceutique de l’ordonnance médicale si elle existe
- ✓ la préparation éventuelle des doses à administrer
- ✓ la mise à disposition des informations et les conseils nécessaires au bon usage du médicament
En cas d’anomalie considérée par le pharmacien comme mettant gravement en jeu la sécurité du patient, celui-ci peut refuser la délivrance des médicaments incriminés, à condition de motiver ce refus et d’en avertir sans délai le prescripteur afin de trouver une solution dans les meilleurs délais.
3. L’ADMINISTRATION :
Effectuée par le soignant, le médecin ou le patient lui-même, l’administration du médicament consiste à donner au patient le traitement médicamenteux qui lui a été préalablement prescrit et délivré.
Cette troisième phase du circuit du médicament repose elle-même sur plusieurs étapes successives :
- ✓ la prise de connaissance de la prescription médicale,
- ✓ la prise de connaissance de la prescription médicale,
- ✓ le contrôle de l’identité et de l’état de santé du patient,
- ✓ la planification des actes d’administration des médicaments (plan d’administration),
- ✓ la préparation de l’administration des médicaments,
✓ l’acte d’administration proprement dit,
✓ l’enregistrement de l’acte d’administration,
✓ l’information du patient,
✓ la surveillance thérapeutique du patient.
L’administration du médicament obéit au principe général des 5 B : effectuer les vérifications nécessaires en vue d’administrer la BONNE dose, du BON médicament, par la BONNE voie, au BON moment, au BON patient.
Cette phase est particulièrement critique car, à elle seule, elle concentre 65% des erreurs liées au circuit du médicament.
Cliquez sur l’image pour télécharger et imprimer le mémo des 5B :
4. LE SUIVI ET LA RÉÉVALUATION :
Suivre et réévaluer le traitement fait au patient constitue la dernière phase du circuit du médicament.
Cette étape demande aux professionnels intervenant dans les établissements de santé d’assurer plusieurs missions :
- ✓ le suivi clinique et biologique du patient,
- ✓ le suivi des actes de soins administrés au patient,
- ✓ l’observance du traitement médicamenteux,
- ✓ ces trois types de suivis conduisant enfin à l’évaluation de la balance risques/bénéfices du traitement pour le patient.
Nous le voyons, les quatre phases constitutives du circuit du médicament font intervenir des protagonistes successifs, dans des temporalités et des lieux potentiellement différents.
S’ajoutant à cela les forts enjeux de santé publique derrière la prise en charge médicamenteuse du patient, il est naturel de souligner que le circuit du médicament est un des processus les plus à risques du parcours du patient.
Garantissez la maîtrise de la qualité du circuit du médicament dans votre structure en vous appuyant sur un logiciel de pilotage de la démarche qualité/gestion des risques utilisé par + de 20 000 établissements.
LES ACTIONS DE LA HAS POUR LA SÉCURISATION DU CIRCUIT DU MÉDICAMENT
Dans les pas de la saisine de la DGOS en 2008, la Haute Autorité de Santé s’est intéressée à comment sécuriser de la question du circuit du médicament, et s’efforce depuis d’inscrire cette thématique dans le processus global d’amélioration continue de la qualité des soins.
Dans ce but, deux leviers sont activés par la HAS :
✓ d’une part, les travaux qu’elle effectue (guides, outils, retours d’expérience);
✓ d’autre part, de manière plus contraignante, les certifications et évaluations pluriannuelles des établissements.

Les travaux, préconisations et guides de la HAS
La HAS effectue des travaux, élabore des recommandations spécifiques et construit des guides, dans des approches multi-professionnelles. Un des enjeux sous-jacents est en effet de décloisonner la prise en charge médicamenteuse et de promouvoir une culture de sécurité partagée.
Évoquons notamment :
✓ le Guide de la sécurisation et de l’autoévaluation de l’administration des médicaments, qui, saluons-le, a été adapté à destination des professionnels de la santé en Hospitalisation à Domicile (HAD) ;
✓ des outils de sensibilisation à l’interruption des tâches, qui cristallise un grand nombre de situations à risque pour les soignants et responsables qualité ;
✓ des rapports annuels sur les EIGS et EIGM, très instructifs également, qui éclairent sur les retours d’expérience des événements indésirables graves déclarés par les établissements, et permettent d’en dresser les portraits robot à des fins de prévention.
Les dispositifs d’évaluation et de certification HAS
La HAS a intégré l’amélioration du circuit du médicament dans ses critères de certification et d’évaluation, renforçant progressivement ses exigences dans ce domaine.
- ✓ Pour les établissements de santé et leur certification, les critères 2.3-04, 2.3-06, 2.4-04 sont à prendre en compte et à respecter.
Ainsi, la HAS demande que « l’équipe analyse régulièrement ses pratiques en s’appuyant sur les déclarations des événements indésirables associés aux soins » (critère 2.4-04).
- ✓ Pour les établissements de santé et leur certification, les critères 2.3-04, 2.3-06, 2.4-04 sont à prendre en compte et à respecter.
Pour en savoir plus sur le nouveau dispositif de certification HAS des établissements de santé, rendez-vous ici.
- ✓ En ce qui concerne les ESSMS, le document de travail proposé en consultation publique par la HAS demande à l’établissement de définir et déployer « sa stratégie de gestion du risque médicamenteux » (objectif 3.9).
Et les différents alinéas de cet objectif de préciser les attentes de la HAS.
Pour en savoir plus sur le nouveau dispositif d’évaluation HAS des ESSMS, rendez-vous ici.
LE SOUTIEN DES STRUCTURES D’APPUI NATIONALES ET LOCALES
Pour des professionnels parfois en difficulté, il est recommandé de s’appuyer également sur les travaux des organisations expertes ou de référence, souvent actives à l’échelle nationale comme locale.
L’Agence Nationale de la Performance Sanitaire et Médico-Sociale (ANAP)
L’ Agence Nationale de la Performance Sanitaire et Médico-Sociale a pour mission de répondre aux besoins des établissements sanitaires et médico-sociaux par des actions élaborées avec et pour les professionnels de terrain.
L’ANAP travaille dans le respect des grandes orientations fixées par le ministère en charge de la santé, autour de 4 axes :
- 1. fluidifier les parcours des personnes ;
- 2. faciliter la connaissance de l’offre en santé, l’aide à la décision et le dialogue de gestion ;
- 3. concourir à l’amélioration de la prise en charge et de l’accompagnement des usagers ;
- 4. optimiser l’organisation des fonctions de soutien et support.
D’autre part, l’ANAP met à disposition un catalogue de ses outils et publications, dans lequel le circuit du médicament et la sécurité médicamenteuse ont une place importante.

Les OMEDIT
Les OMEDIT sont des structures régionales d’appui, d’évaluation et d’expertise scientifique indépendantes, missionnées par les Agences Régionales de Santé, qui ont pour objectifs :
- ✓ d’observer, suivre et analyser les pratiques de prescription des médicaments et des dispositifs médicaux ;
- ✓ d’améliorer la qualité et la sécurité du circuit du médicament et des dispositifs médicaux ;
- ✓ de contribuer à l’animation du réseau des professionnels de santé, à la diffusion de l’information sur le bon usage des médicaments et des dispositifs médicaux et à la formation des acteurs des secteurs sanitaire, médico-social et ambulatoire.

Pour conclure notre série d’articles sur le circuit du médicament, rappelons qu’il existe actuellement plusieurs outils d’autodiagnostic.
Ces outils sont mis à disposition par l’ANAP et les OMEDIT, sous un format libre de droits.
En voici une liste, non exhaustive :
- ✓pour les EHPAD : InterDiag ;
- ✓pour le Handicap : ArchiMed ;
- ✓pour les SSIAD : MEDISSIAD ;
- ✓pour les HAD : Interdiag ;
- ✓ pour les PUI et Unités de soin du Sanitaire : ArchiMed.
BONUS : NOS CONSEILS POUR SECURISER VOTRE CIRCUIT DU MEDICAMENT
Maintenant que le circuit du médicament n’a plus de secret pour vous, vous aimeriez prendre le sujet en main.
Par où commencer ? Que prioriser ? Comment s’y prendre ?
Pour répondre à vos interrogations, voyons ensemble les 4 étapes incontournables pour garantir la sécurité du circuit du médicament.
etape 1 : L’etat des lieux
Il est dans un premier temps nécessaire de dresser un diagnostic relevant les points forts et les axes d’amélioration de votre établissement. Pour ce faire, choisissez tout d’abord l’outil d’autodiagnostic qui vous permettra d’évaluer la qualité de votre circuit du médicament. Une fois cet outil en votre possession, effectuez votre analyse des risques avec une autoévaluation a priori, une analyse a posteriori des évènements indésirables associés au circuit du médicament et une identification des dysfonctionnements récurrents.
etape 2 : LE PLAN d’ACTIONs
Il est à présent nécessaire de construire votre plan d’amélioration continue en vous basant sur les éléments obtenus lors de votre état des lieux.
Il s’agira alors, d’une part, de valoriser les résultats obtenus lors de votre autodiagnostic auprès des équipes. D’autre part, une redéfinition des bonnes pratiques adaptées à votre établissement est également nécessaire en écrivant (ou réécrivant) les procédures et en les diffusant au personnel concerné. A partir des conclusions que vous aurez tirées, vous devrez veiller à piloter vos actions d’amélioration dans la durée.
etape 3 : LA SEnsibilisation
Cette troisième étape est nécessaire pour fédérer l’ensemble des équipes autour de l’amélioration continue de la qualité de votre circuit du médicament. L’objectif sera ici de mobiliser et sensibiliser vos équipes. Pour cela, identifiez les besoins de formation de vos équipes pour y répondre avec un volet consacré à cette thématique. N’hésitez pas à solliciter le soutien des structures d’appui nationales, locales, ou bien d’experts en formation qualité et gestion des risques qui pourront vous accompagner sur ce sujet.
AGEVAL Formations propose par exemple des formations, à destination des professionnels, consacrées à la sécurisation du circuit du médicament dans votre structure (ESSMS ou établissement de santé).
2 jours de formation pour :
- ✓ sensibiliser les professionnels sur les enjeux et la réglementation sur le sujet et maîtriser les bonnes pratiques;
- ✓ répondre aux critères de certification et d’évaluation conformément aux exigences de la HAS;
- ✓ mettre en pratique la sécurisation du circuit du médicament sur votre plateforme AGEVAL avec des exercices sur les fonctionnalités (enquêtes, indicateurs, audit etc..), si vous faites partie de notre communauté d’utilisateurs.
Obtenez plus d’informations sur la page de la formation « Sécuriser le circuit du médicament en ESSMS » issue de notre catalogue de formations et accompagnements à la démarche qualité/gestion des risques.
Obtenez plus d’informations sur la page de la formation « Sécuriser le circuit du médicament en établissement sanitaire » issue de notre catalogue de formations et accompagnements à la démarche qualité/gestion des risques.
étape 4 : la réévaluation
Enfin, veillez à vous mettre en conformité avec les attendus de la HAS (Haute Autorité de Santé) en ce qui concerne le circuit du médicament, et de manière plus large, la démarche qualité et gestion des risques dans son ensemble.
Ainsi, si vous êtes un établissement sanitaire, vérifiez votre conformité en prenant pour référence la certification HAS des établissements de santé pour la qualité des soins.
Si vous êtes un établissement ou service social ou médico-social, vérifiez votre conformité à l’aide du nouveau dispositif d’évaluation HAS des ESSMS.
AGEVAL met à votre disposition, pour vous aider à vous lancer, une fiche mémo récapitulant les points évoqués.
Cliquez sur l’image ci-dessous pour la télécharger et l’imprimer.
Assurez une maîtrise complète du circuit du médicament avec le logiciel AGEVAL
AGEVAL est un logiciel qualité complet et intuitif vous permettant, au travers de 7 différents modules, de piloter la démarche qualité/gestion des risques de votre établissement.
Comment les modules du logiciel vous permettent-ils de garantir efficacement la sécurisation du circuit du médicament ?
Module Audits
Dressez un état des lieux de vos points forts et axes d’amélioration en vous appuyant sur notre bibliothèque de 11 référentiels d’autodiagnostic du circuit du médicament (adaptés aux secteurs Domicile, Handicap, Personnes âgées et Sanitaire) directement intégrés au module Audits du logiciel.
Module Plan d’actions
Planifiez et pilotez les actions correctives identifiées durant votre audit avec le module Plan d’actions. Véritable pivot d’AGEVAL, le module Plan d’actions est interconnecté avec les autres modules du logiciel et vous permet de fluidifier le suivi et la mise en œuvre des actions de votre projet de sécurisation du circuit du médicament.
Module Indicateurs
Avec le module Indicateurs, créez et suivez vos propres indicateurs comme le taux de traçabilité d’administration de médicaments, pour assurer un suivi rigoureux et constant du niveau de qualité du circuit du médicament au sein de votre structure.
Module Documents
Embarquez les professionnels en rendant accessibles les documents nécessaires pour garantir la sécurité du circuit du médicament. Avec le module Documents, centralisez, dans une arborescence claire et structurée, tous vos documents qualité dédiés à la sécurité du circuit du médicament (procédures, organisation des services, comptes-rendus des CVS, documents contractuels…) sur une seule et même plateforme collaborative.
Module Déclarations
Recueillez et analysez vos évènements indésirables liés au circuit du médicament à l’aide de la fiche d’évènement indésirable du module Déclarations et de son système de filtre.
Vous souhaitez avoir un aperçu concret du pilotage de la démarche qualité/gestion des risques avec le logiciel AGEVAL et obtenir un devis ?